Das 'neue' Gesundheitssystem
Sofern das noch 'neu' ist...
Erkennst du das, lange Zeit an Begriffen festzuhalten, die längst vergangen sind? Ich habe das mit unserem aktuellen Gesundheitssystem. In der Eile nenne ich es immer noch 'das neue Gesundheitssystem'. Ziemlich seltsam. Das System existiert mittlerweile seit 2006 und ist längst nicht mehr so neu. Außerdem ist es auch ziemlich opportun, wenn man das Wort an sich betrachtet; rufe ich mit diesem freudianischen Versprecher tief in meinem Herzen eigentlich nach einem neuen Gesundheitssystem? Ich denke, dass ein neues System oder eine substanzielle Anpassung unseres aktuellen Systems nicht mehr weit entfernt ist von dem, was wir jetzt brauchen.
Das aktuelle System bringt viele positive Aspekte mit sich. Aber wie das bei Systemen so ist, höhlt es sich über die Zeit oft selbst aus. Das passiert jetzt auch mit unserem aktuellen DBC-System. Was einst als gut ausbalanciert und solidarisch gedacht war, beginnt erhebliche Risse zu zeigen. Mehr denn je geht es darum, die niedrigste Prämie zu erhalten und darüber hinaus ist es den meisten nicht mehr so wichtig. Bis man selbst Pflege benötigt!
Das aktuelle System basiert grob auf 3 Grundsätzen:
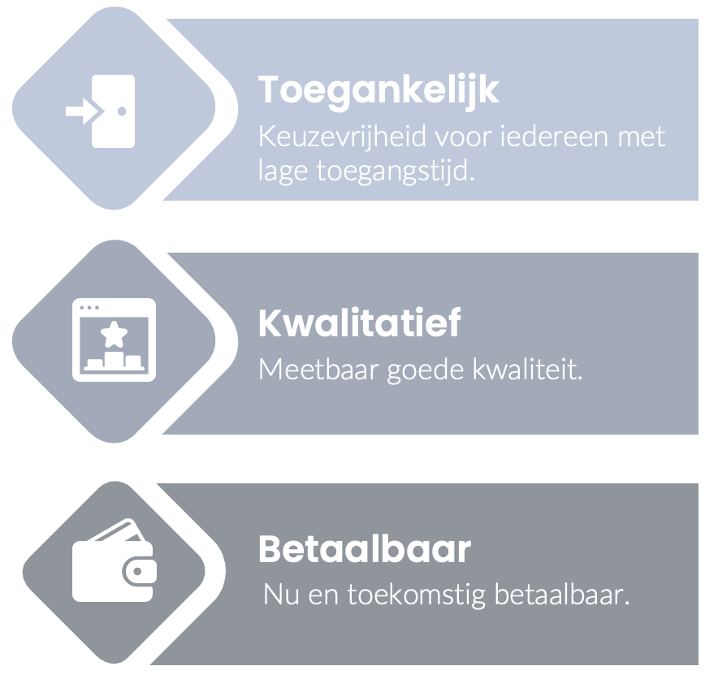
Das Bild wurde nicht aus der Originalsprache, Niederländisch, übersetzt. Der Kontext wird weiter unten erläutert.
Ich werde keinen Aufsatz darüber schreiben, inwieweit jeder Punkt zur Geltung gekommen ist oder nicht. Ich möchte jedoch die auffälligen Aspekte hervorheben, die gut zur Geltung gekommen sind, sowie die Punkte, die weniger erfolgreich waren. Ich werde einige Punkte ansprechen, die meiner Meinung nach das Thema der Diskussion bei einer Änderung des Systems bilden sollten, da sie gerade so viel Einfluss auf die Dinge haben, die derzeit nicht gut laufen.
Kostenpreise, Verkaufspreise und Marktpreise
Seit Beginn des aktuellen Gesundheitssystems liegt der Fokus stark darauf, die Kosten kontrollieren zu können. Wenn wir wüssten, was die Gesundheitsversorgung genau kosten würde, könnten wir sie auch als Geschäftsgüter und -produkte einkaufen. Es muss gesagt werden: Nach dem Rückgang der Anzahl der DBCs (ca. 44.000) auf DOTs (ca. 4.000) gab es zumindest eine übersichtlichere Anzahl von Diagnosen, auf die Verträge abgeschlossen werden konnten. Zu Beginn wurden die Preise tatsächlich noch hauptsächlich gerundet. Erst nach längerer Zeit nahm die Vertragsgestaltung mehr Gestalt an, da die Kostenberechnungen auch einen normativen Aufbau erhielten. In nicht allen Fällen geschah dies so explizit, aber es ist geschehen.
"...Hat sich die Pflege verschlechtert? Ist die Pflege weniger wert geworden?"
Für jetzt ist jedoch die Steuerung nach Preis nicht mehr von großer Bedeutung. Zumindest nicht mehr in realem Sinne. Viele Preise, die jetzt als 'Tarif' vereinbart werden, gehen einher mit Aufträgen vonseiten der Versicherung, um diese innerhalb des Percentils der x-besten Tarife einzuordnen. Ein wahrer Wettlauf nach unten. Ist die Pflege weniger gut geworden? Ist die Pflege weniger wert geworden? Nein, das ist meiner Meinung nach nicht die Geschichte. Diese Aktion findet nach wie vor statt, weil die Prämie der Versicherung bezahlbar bleiben muss. Anstatt die Bezahlbarkeit der Pflege an sich zu gewährleisten, liegt der Fokus insbesondere darauf, mehr Versicherte zu gewinnen. Ein seltsames Phänomen, während die Auswirkungen davon zunehmend negativ für die Pflegeorganisationen werden. Dort wird es nämlich immer schwieriger, finanzielle Schwankungen abzufangen, Fremdkapital zu akquirieren und somit Investitionen zu tätigen, die dringend notwendig sind. Die Kernfrage ist für mich daher: Suchen wir immer noch so sehr nach Preisdruck, oder haben wir die Möglichkeit, Preisdruck zu erzeugen, mittlerweile bereits gestaltet, aber muss die tatsächliche Kostenkontrolle irgendwo anders herkommen?
Risikoaufschläge und Systemgeld
Ab dem Moment, in dem ein Krankenversicherer mehr Versicherte gewinnt, wird seine Marktmacht größer. Das kann für einen Gesundheitsdienstleister vorteilhaft sein, da er nicht mit einer Vielzahl von Versicherern, die einen erheblichen Marktanteil haben (und sich in ihren Richtlinien unterscheiden), verschiedene Vereinbarungen treffen muss. Beachten Sie, dass es zum Zeitpunkt des Schreibens 10 Versicherer in den Niederlanden gibt, mit denen Krankenhäuser Vereinbarungen treffen (müssen); 10! Die interne Steuerung der Richtlinien wird mit dem Erwerb eines größeren Marktanteils eines Krankenversicherers einfacher. Es bleibt schließlich sehr schwierig zu erklären (und zudem unerwünscht), warum Versicherte von Versicherer X innerhalb eines bestimmten Zeitrahmens behandelt werden können, während Versicherte von Versicherer Y dies nicht können. Diese Steuerung ist alles andere als wünschenswert. Diese Karte wird von Gesundheitsdienstleistern auch nicht oft gespielt, es wird damit gepokert, und selbst das sollte nicht notwendig sein.
Okay, mehr Marktmacht durch die auftretenden Veränderungen in der Anzahl der Versicherten kann vorteilhaft sein, aber was passiert dann? Es bringt eine Unrechtmäßigkeit in die Systemkosten bei den Versicherern. Basierend auf der Anzahl der Versicherten, die der Versicherer versichert, muss er Rücklagen bilden. Diese Verpflichtung ergibt sich aus den Bestimmungen von Solvency 2. Die Rücklagen, die der Versicherer hält, gehen jedoch nicht von dem abtretenden zum übernehmenden Versicherer. Das ist also reiner Gewinn im Bereich der Solvabilität für den abtretenden Versicherer. Es führt auch wieder zum Aufbau einer neuen Rücklage beim übernehmenden Versicherer und ist damit ein doppelter Verlust für die Gesundheitsversorgung.
Rücklagen, die also auch beim neuen Versicherer wieder aufgebaut werden und die nicht der Gesundheitsversorgung zugutekommen können, sowie die soliden Bereicherungen beim abtretenden Versicherer. Ich nenne das unrechtmäßiges Systemgeld. Es handelt sich zwar um Geld, das vom Krankenversicherer verwendet werden kann, um Innovationen zu fördern, wird jedoch nicht ohne Weiteres dafür eingesetzt und war dafür auch nie gedacht.
Lediglich etwa 3 % aller Gesundheitskosten in den Niederlanden entfallen auf die Verwaltungskosten der Krankenversicherer. Diese Rücklagen fallen sicherlich auch darunter, dennoch hätte es bei einem anderen systematischen Ansatz auch Geld sein können, das für die Gesundheitsversorgung selbst ausgegeben worden wäre. Wenn sich nun herausstellt, dass die Steuerung der Gesundheitsversorgung auf den unterschiedlichen Richtlinien der Versicherer unerwünscht ist, und unrechtmäßige Systemgelder ebenfalls vorhanden sind, wirft das bei mir die Frage auf, warum es verschiedene krankenversichernde Parteien gibt. Besonders da diese Elemente die Grundsätze des Systems betreffen. Die Steuerung der Gesundheitsversorgung beeinträchtigt nämlich die Zugänglichkeit und die Qualität, während die Systemgelder die Bezahlbarkeit betreffen. Welchen Vorteil gibt es dann? Darauf komme ich später noch einmal zurück, wenn es um die Herausforderungen bei der Umsetzung des Integrierten Versorgungsakts (IZA) geht.
Zugänglichkeit
Die Zugänglichkeit der Gesundheitsversorgung steht zunehmend unter Druck. Die Kapazität im Gesundheitswesen nimmt ab, unter anderem aufgrund eines Fachkräftemangels. Dieser Mangel wird in den kommenden Jahren weiter zunehmen, während die Nachfrage nach Gesundheitsdiensten gleichzeitig steigt. Das führt zu einem divergierenden Bild in der Problemlösung. Es erfordert gerade, dass beide Variablen so aufeinander abgestimmt werden, dass wir das Problem der Zugänglichkeit in den Griff bekommen.
Steigende Wartezeiten, schwerwiegendere Eingriffe aufgrund späterer Behandlungen als wünschenswert usw. Diese Beispiele sind bereits eklatant sichtbar im Bereich der psychischen Gesundheitsversorgung und rücken auch zunehmend in den Fokus der spezialisierten medizinischen Krankenhausversorgung.
Es ist wichtig, zu betrachten, wo der Katalysator dieses Problems liegt. In den letzten Jahren hat das Volumen der Leistungen, die aus dem ZVW-Grundpaket erstattet werden, nur zugenommen. Auch diese Variable steht in einem schlechten Verhältnis zur Kapazität und zur Nachfrage nach Gesundheitsdiensten. Hier könnten und müssten explizitere Entscheidungen getroffen werden. Verbesserungen in der Medizintechnologie oder innovative chirurgische Eingriffe sollten nur dann erstattungsfähig sein, wenn sie:
- wissenschaftlich und/oder empirisch nachgewiesen medizinisch (Kosten)effektiv sein;
- die Wahrscheinlichkeit einer nachgewiesenen Genesung erhöhen;
- die (gesamtgesellschaftlichen) Gesundheitskosten senken;
- die Lebensqualität in Kombination mit dem damit verbundenen gesellschaftlichen Gewinn steigern.
Dieser letzte Punkt ist zwar besonders schwierig zu gestalten, aber dennoch existenziell in der gesamten Diskussion darüber, warum die medizinische Gesundheitsversorgung überhaupt existiert. Ich sehe die Regierung in den letzten Jahren wenig erfolgreich bei der Entscheidungsfindung in diesem Bereich. Es erfordert die Festlegung von Paketentscheidungen oder die Führung existenzieller und ethischer Diskussionen. Solange man diese heiße Kartoffel vor sich herschiebt und einen immer größeren Anteil dessen, was in Bezug auf medizinische Unterstützung möglich ist, akzeptiert und dem zunehmend strafferen Produktionsapparat im Gesundheitswesen überlässt, wird die Möglichkeit, die notwendige Versorgung zu leisten, immer kleiner.
Die Versicherer haben in dieser Diskussion tatsächlich mehr Erfolge erzielt, aber die Unterstützung durch die Regierung in diesem Bereich fehlt meiner Meinung nach in großem Maße. Vielmehr sollte die Regierung die Initiative bei der Abwägung der oben genannten Variablen übernehmen. Um diese schwierigen Entscheidungen zu erleichtern und die Abwägung dieses vielköpfigen Diskussionsthemas zu ermöglichen, sollte das Gesundheitsinstitut die Hauptrolle spielen. Sie sind in dieser Hinsicht aufgrund des Mangels an politischer Rückendeckung seitens der nationalen Regierung nicht ausreichend zur Geltung gekommen, was dazu führt, dass die Versicherer zu Unrecht als lästig und parasitär wahrgenommen werden. Der Auftrag, den sie haben, ist einfach nicht mehr passend.
Erst in der aktuellen Kabinettsperiode wird die Diskussion über die Konzentration von komplexer und teurer Versorgung expliziter; siehe die Diskussion über Kinderkardiologie. Diese Diskussion wird dann schnell von einer unzureichend inhaltlich ausgewogenen Positionierung gefangen genommen (das hat die NZA bestätigt). Es scheint, dass viel Lobbyarbeit entscheidend für die Wahl war, wo der Inhalt der Träger der Entscheidung hätte sein sollen.
In diesem Mechanismus wird sichtbar, dass die Politik großen Einfluss auf die Gesundheitsversorgung hat. Das ist dieselbe Gesundheitsversorgung, die im aktuellen System als Markt gedacht ist. Teilweise ist dieser Markt entstanden. Das bedeutet, es wird intensiv unternommen. Es gibt viele Spezialisten, die der Meinung sind, sich auf spezifische Gesundheitsangebote konzentrieren zu müssen; und das mit Erfolg. Das schafft Wahlfreiheit und damit Zugänglichkeit und hat den Nebeneffekt, dass die Fokussierung die Qualität erhöht. Das protektionistische Eingreifen des Staates hingegen bleibt im Markt präsent, und es ist fraglich, ob das System dafür geeignet ist. Wer ist der Staat, um keine Regulierung des Zustroms technologischer Innovationen anzuwenden, aber sich dennoch zu den Tarifen zu äußern, die auf der Intensivstation maximal angewendet werden können? Tarife, die dann möglicherweise nicht ausreichend deckend sind und deren Bezahlbarkeit durch die Einnahmen aus elektiven Leistungen ergänzt werden muss. Während die Krankenhäuser selbst jedoch für ihre Gewinn- und Verlustrechnung verantwortlich sind. Ich halte das für ein besonders Prinzip. Der Staat scheint damit noch zu willkürlich eingreifen zu können, weil das Interesse an der Gesundheitsversorgung für die BV Nederland so enorm groß ist. Es sollte klarer definiert werden, wo Eingriffe erlaubt sind und stattfinden und wo nicht. Es sollte im Voraus mehr nachvollziehbare Klarheit bestehen.
Transformation im Gesundheitswesen und die bevorstehenden Herausforderungen
Jahrelang hatte der Sektor mit dem politischen Hauptlinienabkommen (HLA) zu kämpfen. Mit der möglichen Bedrohung durch den Einsatz des Makrosteuerungsinstruments (MBI) wurde die Gesamtsumme der medizinischen Spezialversorgung "eingedämmt". Im Jahr 2022 kam dann tatsächlich ein Nachfolger des HLA mit dem Inkrafttreten des integrierten Gesundheitsabkommens. Ein Abkommen, das insbesondere die Zusammenarbeit im Sektor in den Mittelpunkt stellt. Und ich denke, dass dies gut ist. Wie bereits skizziert, gibt es Kostensätze auf dem Markt, es gibt keine extremen Exzesse mehr aufgrund von Kostenunkenntnis, und die Tarife sind vernünftig ausgerichtet. Das Gesundheitsfeld sieht damit ganz anders aus als bei der Einführung des aktuellen Systems im Jahr 2006.
Zusammenarbeit ist jedoch Hochleistungssport. Für viele Gesundheitsorganisationen (insbesondere für diejenigen mit vielen multidisziplinären Fachkräften) ist es bereits schwierig genug, den eigenen Kurs beizubehalten und damit alle "Frösche im Karren" zu halten. Ganz zu schweigen davon, dies auch noch auf die Zusammenarbeit mit weiteren Organisationen auszuweiten. Ich möchte dabei noch nicht einmal über die strikte Begrenzung der Zahlungstitel sprechen.
Um die Zusammenarbeit zu fördern und erfolgreich zu gestalten, sollten meiner Meinung nach jedoch einige Variablen, wie wir sie jetzt kennen, anders gestaltet werden. Andernfalls ist es sowieso zum Scheitern verurteilt, die im IZA genannte Transformation zu ermöglichen. Wo die Regierung gut reagiert hat, ist die Bereitstellung eines Transformationsbudgets. Gelder, um sicherzustellen, dass Innovationen, die zu nachhaltig adäquater und effizient vernetzter Versorgung führen können, auf den Weg gebracht werden. Auch die marktführenden Versicherer in die Verantwortung zu nehmen, um ein Urteil über die Innovationspolitik zu fällen, ist sehr effektiv. Geheime Rückkehr zur Repräsentation? Aber dann?
Sobald eine Initiative ausgearbeitet ist und mit dem "Proof of the Pudding" der Initiative die Erträge in der Organisation verankert werden sollen, muss dem eine nachhaltige Zahlungstitel gegenüberstehen. Dort, wo der Preisdruck noch unverhältnismäßig groß ist, die Zugänglichkeit der Versorgung unter Druck steht und nicht jeder das gleiche Interesse hat, die Qualität sichtbar zu machen, ist dies ein ziemlich kompliziertes Problem. Wäre es nicht viel wünschenswerter, genau an diese Transformation zu koppeln, dass diejenigen, die sich zu dieser Innovation verpflichten (unabhängig von der Art der Versorgung), auch die Ausarbeitung des nachhaltigen Zahlungstitels mit einbeziehen? Das wäre für mich eine naheliegende Entscheidung. Denn damit gibt man den Parteien die Kontrolle, wo sie untereinander jetzt die Hürden sehen. Diese können je nach Zusammenarbeit unterschiedlich sein, aber diejenigen, die jetzt aktiv werden, dürfen gerne als Botschafter für den Sektor fungieren. Wie kann die Zusammenarbeit auf einem glatt gepflasterten Boden fortgesetzt werden, wenn die Initiierungsphase vorbei ist? Helfen Sie den kooperierenden Organisationen, gemäß ihrem eigenen Finanzierungsvorschlag bezahlt zu werden, solange dies mit den Prinzipien des Systems übereinstimmt, mit dem ich mein Plädoyer begonnen habe.
Ich würde nicht vorschlagen, das aktuelle Gesundheitssystem komplett auf den Kopf zu stellen. Anhand der Botschafter, die jetzt als innovative Kraft auf dem Markt gefunden werden, würde ich lernen, was funktioniert. Ich würde vorschlagen, dass das System iterativ angepasst wird und dass im Laufe der Zeit eine Erweiterung gefunden wird. So ein bisschen im Sinne der "appreciative inquiry": Was waren wirklich die Schlüssel zum Erfolg? Was müssen wir heute weiterhin tun, was müssen wir morgen tun, und was sollten wir auf keinen Fall mehr tun, weil es uns nicht hilft?
Aber gut, das bleibt nur meine Sicht auf die Sache. Lassen Sie es mich gerne wissen, wenn Sie darüber nachdenken möchten; ich freue mich darauf!
Herzliche Grüße,